Vitiligo Hastalığı
 Kazanılmış olarak derinin rengini veren melanositlerin kaybı ile depigmente (pigmentsiz) alanlara neden olan, bazen üveit ve diğer otoimmün olaylarla birlikte görülebilen bir hastalıktır.
Kazanılmış olarak derinin rengini veren melanositlerin kaybı ile depigmente (pigmentsiz) alanlara neden olan, bazen üveit ve diğer otoimmün olaylarla birlikte görülebilen bir hastalıktır.
Prevlalans: Beyazlarda %1-2, siyahlarda daha fazladır.
Yaş: Sıklıkla çocukluk veya genç erişkin yaşta başlar.
Cinsiyet: Ayrımı yoktur.
Irk: Koyu tenli kişilerde daha önemli bir problemdir.
Meslek: Kimyasalların uyardığı depigmentasyon kapıcı, hademelerde parafenolik asit bileşenleri ile temas ile veya hidrokinonlarla oluşmakta ve vitiligoyla karışabilmektedir. Ancak bunlar farklı hastalık olarak değerlendirilmektedir.
 Genetik: Sıklıkla aileseldir, ancak tam geçiş yolu net değildir. Dördün üzerinde genin sorumlu olduğu düşünülmektedir. 777 hastanın değerlendirilmesi ile yapılan bir meta-analizde, vitiligolularda kontrol grubuna göre belirgin olarak daha fazla HLA-A2 ile bir ilişki bulunmuştur.
Genetik: Sıklıkla aileseldir, ancak tam geçiş yolu net değildir. Dördün üzerinde genin sorumlu olduğu düşünülmektedir. 777 hastanın değerlendirilmesi ile yapılan bir meta-analizde, vitiligolularda kontrol grubuna göre belirgin olarak daha fazla HLA-A2 ile bir ilişki bulunmuştur.
Etyoloji ve Patogenez:
Vitiligoya sebep olan başlangıç noktası bilinmemektedir. Üç major teori mevcuttur. Muhtemelen her bir mekanizma da seçilmiş hastalarda rol oynamaktadır. Herbir hipotezin ikna edici bilimsel kanıtları mevcuttur.
Otoimmünite Hipotezi. Bir otoimmün reaksiyon, melanositlerin bazal tabakadaki normal gidişinin sürmesine engel olur.
Nöral Hipotez: Vitiligo lezyonları sıklıkla belli bir dizilim şekline sahiptir. Bu durum da melanositlerin yıkılmasında nörokimyasal mediatörlerin sorumlu olduğunu göstermektedir.
Kendi Kendini Yıkım Hipotezi: Melanin sentesinin bir toksik aracısı, melanositleri yıkmaktadır.
Başlangıçta melanositler daha az melanin üretirler. Muhtemelen bu erken fazda, kötüye gidiş geri dönüşlüdür. Bu durumu, lezyonların tedavisi zamanında (erken dönemde) uygulandığında daha iyi tedaviye cevap görülmesi açıklamaktadır. Daha sonra melanositler yıkılır.
Bazen daha derindeki kıl folikül melanositleri de yıkılır, ancak sıklıkla bunlar göreceli olarak etkilenmeden kalırlar ve deride pigment üretici hücrelerin yeni popülasyonu için potansiyel bir kaynak oluştururlar.
Oldukça geniş bir hastalık grubu vitiligo ile ilişkilidir. Bunların bazıları hastalığın etyolojisinde bir ipucu vermektedir. Tiroid bozuklukları oldukça sık bir ilişkili faktördür, hastaların yaklaşık %30’nda bulunmaktadır. Hem hipertiroidizm ( Graves hastalığı da dahil), hem de hipotiroidizm (Hashimato hastalığı da) görülebilir. Diğer olası endokrinolojik hastalıklar, Addison hastalığı, insülin bağımlı ve erişkin başlangıçlı Diabetes mellitustur. Oldukça geniş diğer otoimmün hastalıklar da vitiligo ile ilişkilidir. Bunları Pernisiyöz anemi, lupus eritematozus, sistemik sklerozis, myastenia graves, Crohn hastalığı, primer bilier siroz, Sjögren sendromu ve alopesi areata içermektedir.
Vitiligo için çok sayıda tetikleyici faktör bulunmasına karşın, bunların sıklıkla klinikte uygulanabilirliği mümkün değildir. Vitiligo Köbner fenomeni oldukça dramatik olabilmektedir. Hastalar aktif fazda iken, yeni lezyon gelişimi sırasındaki küçük deri travmaları vitiligoya yol açabilmektedir. Belirgin güneş yanığı da ilginç bir tetikleyicidir. Burada bahsedilen spekülasyon; melanositlerin hasar görmesi, hatta belkide daha fazla pigment üretmek için kendini aşırı zorlaması, ürünlerini salması sonrası otoimmün cevabı tetiklemesidir.
Klinik bulgular:
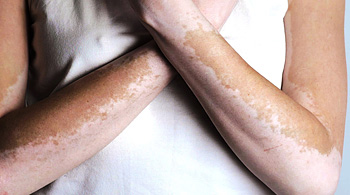
Vitiligo her yaşta ortaya çıkabilmektedir ancak sıklıkla 10-30 yaş arasında görülür. %50’nin üzerinde hastada vitiligonun 20’li yaşlarda ortaya çıktığı rapor edilmiştir. Başlangıçta küçük solukluklar yada beyaz patchler ortaya çıkar ki bunları deride yada koyu tende görmek kolaydır. Özellikle soluk kişilerde Wood ışığı oldukça yardımcıdır. Öncelikle az sayıda çapları bir ile birkaç cm arasında değişen yamalar gözlenir. Yamaların sayısı artarak birleşir, ilginç kesişen lezyonlar oluşur. Hastalar sıklıkla kaşıntıdan şikayetçi olurlar ancak yangı klinik olarak asla gözle görülemez. Bazen güneş yanığına bağlı ise lezyonlar kızarık ve ağrılı olmaktadır.
Tutmaya meyilli olduğu bölgeler daha pigmente olan deri bölgeleridir, örneğin el-ayak üstü, genital bölge, baş, boyun, koltuk altı ve meme başı bölgeleridir. Saçlar pigmentsiz olabilir (akkiz poliozis) yada saçlı deri tutulsa bile doğal renklerinde kalabilirler.
Vitiligo klinik özelliklerine göre sınıflandırılmaktadır:
Lokalize vitiligo:
Fokal: bir veya daha fazla yama, segmental değilSegmental: bir veya daha fazla patch, dermatomla bir pattern mevcut
Generalize vitiligo:
Akrofasiyal: yüz ve elleri tutan multipl lezyonGenel: irregüler ancak yaygın dağılımlı patchler
Üniversal vitiligo:
Hemen hemen tüm vucut depigmentedir. Sıklıkla patchler halinde normal deri gözlenir
Mikst vitiligo:
İki veya daha fazla paternin kombinasyonudur.
Laboratuar bulguları:
Klinik bulgular eğer ilişkili bir hastalığı destekliyorsa, uygun testler yapılmalıdır. Yeni araştırmalar HLA-A2 ile ilişkisi üzerinde durmaktadır. Tiroid fonksiyon testlerine bakılmalıdır.
Gidiş ve Prognoz:
Vitiligo çok zor bir hastalıktır. Yapılan bir araştırmada vitiligo hastalarında kontrol grubuna göre depresyon oranı anlamlı olarak daha fazla ve yaşam kalitesi belirgin olarak düşük bulunmuştur. Hastalar bununla yaşamayı bildikleri için genellikle emosyonel problemler göreceli olarak sık değildir. Bazı toplumlarda, vitiligo lepra ile karışır ve hastalar belirgin olarak dışlanırlar. Yaygın vitiligoda korunmamış bölgelerde ciddi aktinik hasar riski mevcuttur. Okuler problemleri olan hastalarda yaşam kalitesinde düşüklük gözlenebilir.
Eğer hastalık yıllardır mevcutsa yada uzuvlarda baskınsa, spontan rezolüsyon veya tedaviye cevap pek görülmez. Atopik dermatitli hastalarda vitiligo daha ciddi ve daha kalıcıdır. Birçok değişik düzenlemelerle yeniden pigmentasyon sıklıkla kıl foliküllerinden olmaktadır.
Tedavi:
Vitiligo için önerilen uzun bir tedavi listesi iyi bir yaklaşımın bulunmadığını desteklemektedir. Tedavide köşe taşı, hastayla uzun bir konuşma yapmaktır, kullanılmakta olan tüm tedavilerin avantaj ve dezavantajları açıklanmalıdır.
Sistemik
PUVA (Psoralen ile Ultraviyole A ışığı): Sistemik tedavinin ana ajanı psoralendir ve doğal ışık yada UVA kaynağı ile kombine edilir.
Oral PUVA tedavisi: Işık maruziyetinden 90 dakika önce 0.3 mg/kg dozunda 8-metoksipsoralen (eğer tolere edilemiyorsa maruziyetten 2 saat önce 0.6 mg/kg trimetilpsoralen ) kullanılır.
PUVA-Sol tedavisi (Psoralen- güneş tedavisi): Işığa maruziyetten 2 saat önve 0.6 mg/kg dozunda (bazen daha düşük dozlarda) trimetilpsoralen kullanılır.
Hastalar 5 dakika süre ile tedaviye başlarlar (saat 10.00 ile 15.00 arasında). Süre 30 dakikaya kadar 5 dakikalık parçalar halinde uygulanmak üzere arttırılır. Haftada üç kez bu tedaviyi uygulayan hastaya ek tedavi verilmez.
PUVA banyosu tedavisi: 0.5 mg/litre konsantrasyonunda suya 8-metoksipsoralen eklenir. Hasta içinde 20 dakika bekletilir. Başlangıç dozu 0.1-0.2 J/santimetrekare
Hangi PUVA tedavi seçeneği olursa olsun, yüz ve boyun lezyonlarının tedaviye cevabı %60’ın üzerindedir. El ve ayaklardaki lezyonlarda ise bu oran daha düşüktür. Hastalar antiekran kullanımı konusunda dikkatli olmalıdırlar. PUVA tedavisi sıklıkla çocuklarda kullanılmamaktadır.
PAUVA, KUVA:
Beta- Karoten. Stratum korneumda vitaminin birikimi ile sarı-turuncu bir deri rengine neden olur. Günde 3-6 kez 25-30 mg’lık dozda verilir. Hasta dozajını derisindeki renk değişimi durumuna göre ayarlayabilir. Karotenler sıklıkla zararsızdırlar ancak tedavi öncesi ve tedaviden birkaç ay sonra karaciğer fonksiyonları kontrol edilmelidir. Pekçok vitiligo hastası beyaz bölgelerin yerini sarı rengin almasından memnun değildir. Koyu tenli kişilerde bu tedavinin yeri yoktur.
Topikal:
Kortikosteroidler: Sınırlı sayıdaki erken lezyonlardaki repigmentasyon oranı %10-80 olarak rapor edilmiştir. Hastalara düşük ya da orta potentli kortikosteroidler günde bir-iki kez uygulanabilir. Bu tedavi özellikle çocuklarda en uygun yoldur. Eğer steroide bağlı akne gelişirse, daha kalıcı yan etkiler açısından tedavi sonlandırılmalıdır.
Psoralenler: Topikal psoralen kullanımı ile UVA veya güneş maruziyetinde titrasyon çok zordur. Amerikada %1 Oxsorelen losyon ile çok fazla toksik reaksiyon bildirilmiştir. Başka bir deyişle bir hastada topikal tedavi başlanması düşünülürse, PUVA ünitesinde kullanılacak maksimum konsantrasyon %0.1 iken evde %0.001 şeklindedir.
UV Radyasyon: Dar band UVB (311nm) bazı hastalarda kullanılabilir.
Güneş koruyucu ajanlar: Bu ajanların tedavide kullanılmasıyla ilgili net olmayan durumlar vardır ve temelinde iki neden yatar. Birincisi, vitiligolu deri albinolardaki gibi deri kanseri açısından büyük riske sahip değildir ve bu durum hala geçerliliğini korumaktadır. İkincisi ise güneş koruyucu kullanımıyla normal deri fazla bronzlaşmayacak ve lezyonlu deri ile oluşacak kontrast önlenecektir.
Kamuflaj: Pekçok sayıda kapatıcı ajan pekçok ülkede mevcuttur. Ek olarak çeşitli natural boyalar ve dihidroksiaseton kullanılmaktadır.
Total Depigmentasyon: Dirençli ve tatmin etmeyen sonuçlarla karşılaşılan vakalarda, tüm vucutta yaygın vitiligosu olanlarda normal deri renginin açılması ve tüm vucudun beyazlatılarak vitiligolu bölgeyle uyumlu hale getirilmesi sağlanabilir.
Cerrahi: Vitiligoda cerrahi müdahale en yeni en yaratıcı yaklaşımdır. Pigmente deri vitiligo yamasına greftlenir ve sıklıkla transfer olan melanositler bu alanı repigmente ederler. Cerrahi repigmentasyon için en uygun hastalar stabil vitiligolulardır. Mini-punch greft, saf melanosit kültürlerinin transferi, mikst epidermal kültür transferi gibi pekçok teknik mevcuttur.
